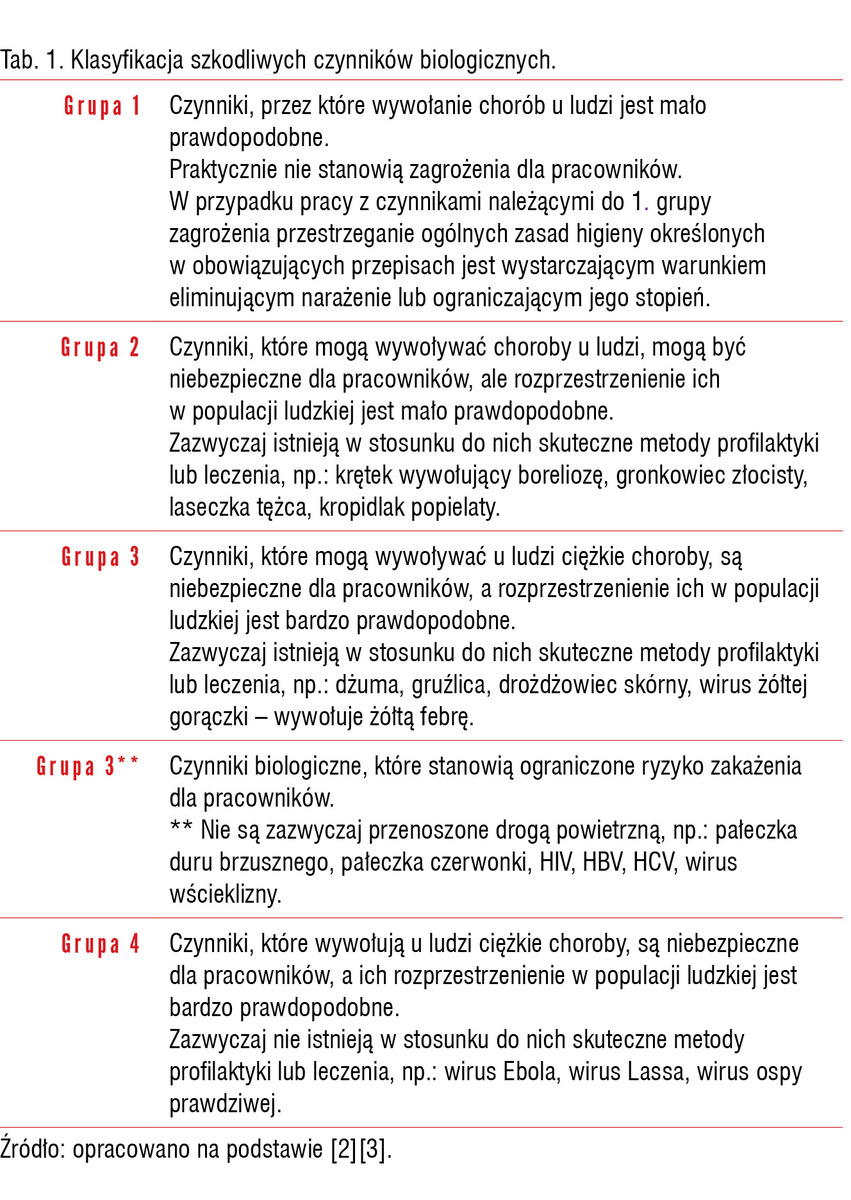
Klasyfikacja czynników biologicznych
Według terminologii stosowanej w dyrektywie 2000/54/WE czynniki biologiczne oznaczają drobnoustroje, włącznie z tymi, które zostały zmodyfikowane genetycznie, hodowle komórkowe i wewnętrzne pasożyty ludzkie, mogące być przyczyną zakażenia i alergii lub zatrucia1. Czynniki biologiczne są sklasyfikowane w czterech grupach (tab. 1). Podstawą klasyfikacji czynników biologicznych jest ich wpływ na zdrowie. Kryteriami klasyfikacji czynników do poszczególnych grup są:
• zdolność wywoływania choroby u człowieka i ciężkość jej przebiegu,
• możliwość rozprzestrzeniania się choroby w populacji,
• możliwość zastosowania skutecznej profilaktyki i leczenia2, 3.
W tym artykule skupimy się na grupie 3**, czyli czynnikach biologicznych, które stanowią ograniczone ryzyko zakażenia dla policjantów, ponieważ są przenoszone przez kontakt pośredni (głównie ekspozycja na zakażoną krew).

EKSPOZYCJA ZAWODOWA
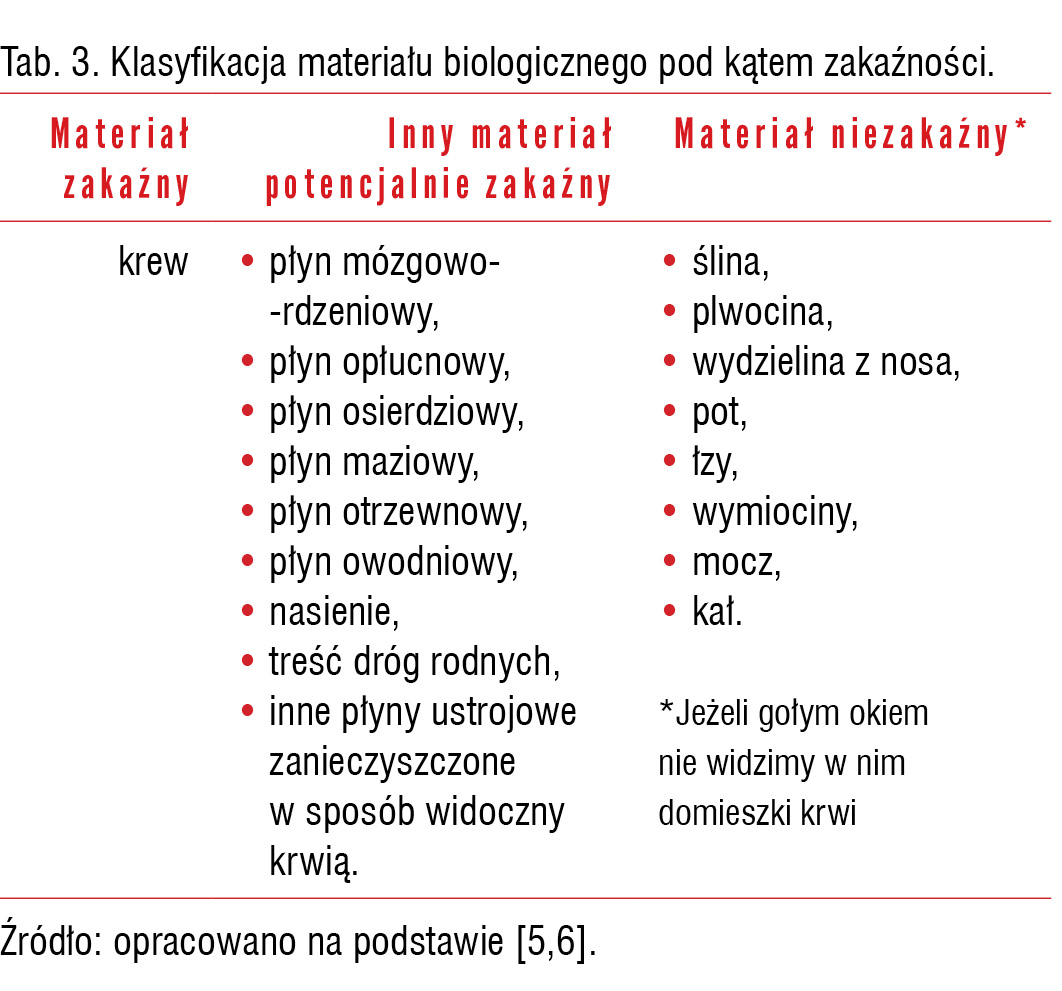
Ekspozycja zawodowa to narażenie pracownika (w naszym przypadku funkcjonariusza Policji) na kontakt z materiałem zakaźnym w związku z wykonywaną pracą (służbą) przez kontakt pośredni, np. w wyniku naruszenia ciągłości skóry przez: zakłucie, zadrapanie, skaleczenie narzędziem zanieczyszczonym materiałem zakaźnym, zachlapanie błon śluzowych lub uszkodzonej skóry oraz długotrwały kontakt skóry z dużą objętością materiału zakaźnego. Za materiał zakaźny uznaje się krew oraz inny materiał potencjalnie zakaźny, na który może być narażony policjant i który może zawierać patogeny 5, 6, 7.
Charakterystyka HIV, HBV i HCV oraz ryzyko zakażenia
HIV – infekcja HIV jest wywoływana ludzkim wirusem niedoboru odporności (osłabiającym układ immunologiczny i predysponującym osobę zarażoną do szerokiego zakresu nietypowych zakażeń). Mimo że wirus stwierdza się w różnych płynach ustrojowych, za źródło potencjalnego zakażenia w miejscu pracy uważa się tylko krew, gdyż w innych płynach jest zbyt mało cząsteczek wirusa, by mogły spowodować zakażenie. Do zakażenia w trakcie pracy dochodzi zwykle przez przypadkowe ukłucie się igłą lub kontakt błon śluzowych albo otwartych ran z zakażoną krwią. Prawdopodobieństwo zakażenia wynosi 0,23 proc. w przypadku ukłucia skażoną igłą oraz 0,09 proc. przy kontakcie skażonej krwi z błoną śluzową. Nie opracowano jeszcze szczepionki chroniącej przez zakażeniem wirusem HIV, jednak szybkie i właściwe działanie po kontakcie z materiałem zakaźnym może uchronić nas przed zakażeniem. Acquired immunodeficiency syndrome (AIDS), czyli zespół nabytego upośledzenia odporności to końcowy etap nieleczonego zakażenia wirusem HIV.
HBV – wirus zapalenia wątroby typu B jest wirusem zakaźnym, który zwykle rozprzestrzenia się przez kontakt z zakażoną krwią lub innym potencjalnie zakaźnym materiałem. Jest przyczyną ostrego i przewlekłego zapalenia wątroby, marskości i raka wątroby. Wirusowe zapalenie wątroby typu B jest jedyną postacią zapalenia wątroby, na którą istnieje skuteczna szczepionka, dlatego do zakażenia w pracy dochodzi bardzo rzadko. Ocenia się, że ryzyko zakażenia HBV dotyczy tylko osób niezaszczepionych i wynosi od 6 do 30 proc., jeśli źródłem infekcji jest pacjent w aktywnej fazie choroby.
HCV – wirus zapalenia wątroby typu C jest patogenem szerzącym się przede wszystkim przez ekspozycję na zakażoną krew. Transmisja wirusa następuje głównie przez zakłucie zanieczyszczoną igłą. Wskaźnik ryzyka rozwoju HCV po ukłuciu skażoną igłą wynosi około 1,3 proc., jeśli źródło zakażenia jest dodatnie dla HCV. Aktualnie nie ma szczepionki, która chroniłaby przed zakażeniem HCV8.
Profilaktyka poekspozycyjna
Procedurę poekspozycyjną stosuje się w przypadku ekspozycji policjanta na materiał zakaźny (HIV, HBV, HCV). Za opracowanie procedury poekspozycyjnej odpowiedzialny jest pracodawca (kierownik jednostki organizacyjnej Policji). Składają się na nią trzy etapy: postępowanie nieswoiste wdrożone zaraz po zdarzeniu (niezależne od ryzyka, jakie niesie dane zdarzenie), postępowanie swoiste wobec poszczególnych patogenów oraz monitorowanie. Profilaktyki nie stosuje się po krótkotrwałej ekspozycji na skórę nieuszkodzoną (należy jedynie przemyć skórę wodą z mydłem). Zgodnie z art. 41 ust. 5 ustawy z 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi ekspozycja zawodowa jest traktowana jako wypadek przy pracy, a koszty profilaktyki po ekspozycji pokrywa pracodawca9.
Postępowanie nieswoiste po ekspozycji przezskórnej:
• nie tamować (jeśli krwotok nie jest obfity) ani nie wyciskać krwi,
• przemyć ranę pod bieżącą wodą lub umyć skórę wodą z mydłem,
• nie stosować środków dezynfekujących na bazie alkoholu,
• zranione miejsce zabezpieczyć jałowym opatrunkiem,
• przeprowadzić wywiad na temat choroby z osobą potencjalnie zakażoną.
Postępowanie nieswoiste po zachlapaniu błon śluzowych:
• błonę śluzową przepłukać kilkakrotnie czystą wodą lub solą fizjologiczną,
• przeprowadzić wywiad na temat choroby z osobą potencjalnie zakażoną.
Zdarzenie należy zgłosić przełożonemu oraz odnotować w dokumentacji.
Następnie należy jak najszybciej zgłosić się do ośrodka specjalistycznego w celu wykonania badań i kwalifikacji do profilaktyki swoistej:
• w przypadku, gdy pacjent źródłowy jest znany, należy pobrać i zabezpieczyć krew na badania serologiczne lub skierować go na badania do ośrodka specjalistycznego zajmującego się profilaktyką poekspozycyjną;
• jeżeli osoba będąca źródłem ekspozycji jest przytomna, powinna wyrazić pisemną zgodę na badania;
• w przypadku gdy źródłem ekspozycji jest osoba nieletnia poniżej 16. r.ż., zgodę na badania wyrażają opiekunowie prawni, a jeśli w wieku 16–18 lat – opiekunowie prawni i osoba badana10.
Postępowanie swoiste
HIV – profilaktykę lekową wdraża się do 48 godzin od ekspozycji (w wyjątkowych sytuacjach w przypadku ekspozycji dużego ryzyka – do 72 godzin). Ze względu na krótki przedział czasowy, szczególnie w ekspozycjach dużego ryzyka, jest zalecane wdrożenie leczenia jeszcze przed uzyskaniem wyników pacjenta źródłowego. Po wykluczeniu u niego zakażenia HIV profilaktykę należy przerwać. Leczenie profilaktyczne trwa 28 dni.
HBV – w profilaktyce zakażenia HBV stosuje się szczepienie lub swoistą immunoglobulinę. Szczepienie należy rozpocząć do siedmiu dni od ekspozycji.
HCV – nie ma swoistej profilaktyki przeciw zakażeniu HCV, wskazane jest jednak monitorowanie po narażeniu w celu ewentualnego wykrycia świeżego zakażenia CV. Podjęte wówczas leczenie przyczynowe charakteryzuje się wysoką skutecznością.
Monitorowanie
HIV – badania monitorujące wykonywane są po 6, 12 i 24 tygodniach od zdarzenia. U osób, u których nie stosowano profilaktyki lekowej, obserwację można zakończyć w 12. tygodniu.
HBV – po narażeniu na zakażenie HBV badania wykonuje się w 12 i 24 tygodniu. Badania wykonywane w 6. miesiącu od ekspozycji należy wykonać przed podaniem ostatniej dawki szczepienia ze względu na ryzyko wykrycia antygenu szczepionkowego.
HCV – czas monitorowania zakażenia HCV jest uzależniony od rodzaju wykonywanych badań (w 3. i 6. miesiącu od ekspozycji lub w 6. tygodniu od ekspozycji).
Wynik ujemny upoważnia do zakończenia monitorowania pod kątem tego zakażenia11.
Postępowanie w trakcie interwencji z osobami mogącymi być potencjalnym źródłem zakażenia
1. Czynności fizyczne w trakcie sprawdzenia, kontroli osobistej, kontroli bagażu lub przeszukania należy podjąć dopiero po odmowie wykonania słownego polecenia opróżnienia zawartości kieszeni lub wydania przedmiotów mogących stwarzać dla nas zagrożenie.
2. Należy zawsze pamiętać o:
• możliwości agresywnego zachowania osoby pod wpływem alkoholu i środków odurzających,
• groźbie zakłucia igłami ukrytymi w ubraniu i rzeczach osoby, w stosunku do której prowadzimy czynności.
3. Kontroli odzieży lub bagażu należy dokonywać zawsze w rękawiczkach lateksowych, skórzanych lub antyprzekłuciowych (zastosowanie rękawiczek lateksowych zmniejsza o 50 proc. ryzyko zakażenia wirusem HIV przy zakłuciu igłą).
4. Podczas udzielania pierwszej pomocy należy korzystać z rękawiczek lateksowych oraz okularów ochronnych12.
sierż. szt. Dawid Żak
Akademia Policji w Szczytnie
1; Dyrektywa 2000/54/WE Parlamentu Europejskiego i Rady z 18 września 2000 r. w sprawie ochrony pracowników przed ryzykiem związanym z narażeniem na działanie czynników biologicznych w miejscu pracy (Dz. U. UE. L. Nr 262, s. 21, z późn. zm.).
2; Tamże.
3; Czynniki biologiczne występujące w miejscu pracy, https://www.gov.pl/web/gis/czynniki-biologiczne-wystepujace-w-miejscu-pracy [dostęp: 27 listopada 2023 r.].
4; Drogi zakażenia (przenoszenia, szerzenia się zarazka), https://www.wnoz.cm.umk.pl/panel/wp-content/uploads/6.pdf [dostęp: 4.12.2023 r.].
5; J.E. Campbell, R.L. Alson, International Trauma Life Support. Ratownictwo przedszpitalne w urazach, Kraków 2022, s. 430.
6; M. Sobolewska-Pilarczyk, P. Rajewski, P. Rajewski, N. Hinz-Brylew, Profilaktyka po ekspozycji zawodowej na materiał biologiczny — HIV, HBV, HCV — w praktyce klinicznej, „Forum Medycyny Rodzinnej” 2016, t. 10, nr 5, s. 279–282.
7; W. Rymera, M. Beniowski, E. Mularska, Profilaktyka poekspozycyjna po narażeniu na zakażenie HIV, HBV, HCV – rekomendacje Polskiego Towarzystwa Naukowego AIDS na 2013 r., HIV, AIDS, Review, t. 12, wyd. 4, 2013, s. 119–120.
8; J.E. Campbell, R.L. Alson, International Trauma Life Support, s. 427–430.
9; Ustawa z 5 grudnia 2008 r. o zapobieganiu oraz zwalczaniu zakażeń i chorób zakaźnych u ludzi (Dz. U. z 2023 r. poz. 1284, z późn. zm.).
10; W. Rymera, M. Beniowski, E. Mularska, Profilaktyka poekspozycyjna po narażeniu na zakażenie HIV, HBV, HCV – rekomendacje Polskiego Towarzystwa Naukowego AIDS na 2013 r., s. 120–121.
11; Tamże, s. 121–123.
12; A. Pawłowski, J. Pośpiech, Podstawy interwencji policyjnych ze szczególnym uwzględnieniem zasad podejmowania czynności wobec osób z zaburzeniami psychicznymi oraz nosicieli wirusa HIV, Centrum Szkolenia Policji, Legionowo 2013, s. 16–18.
zdj. Jacek Konieczny, Akademia Policji w Szczytnie, unsplash
